#睡眠與血氧 # 睡眠知識 # 快樂缺氧 # 呼吸中止 #睡眠呼吸中止症
新冠肺炎容易發生的「快樂缺氧」,睡眠呼吸中止症也可能有相同風險?
一起來看看「血氧」與「睡眠呼吸中止症」之間的關係吧!
✎ 本篇重點
01 什麼是血氧濃度 ?
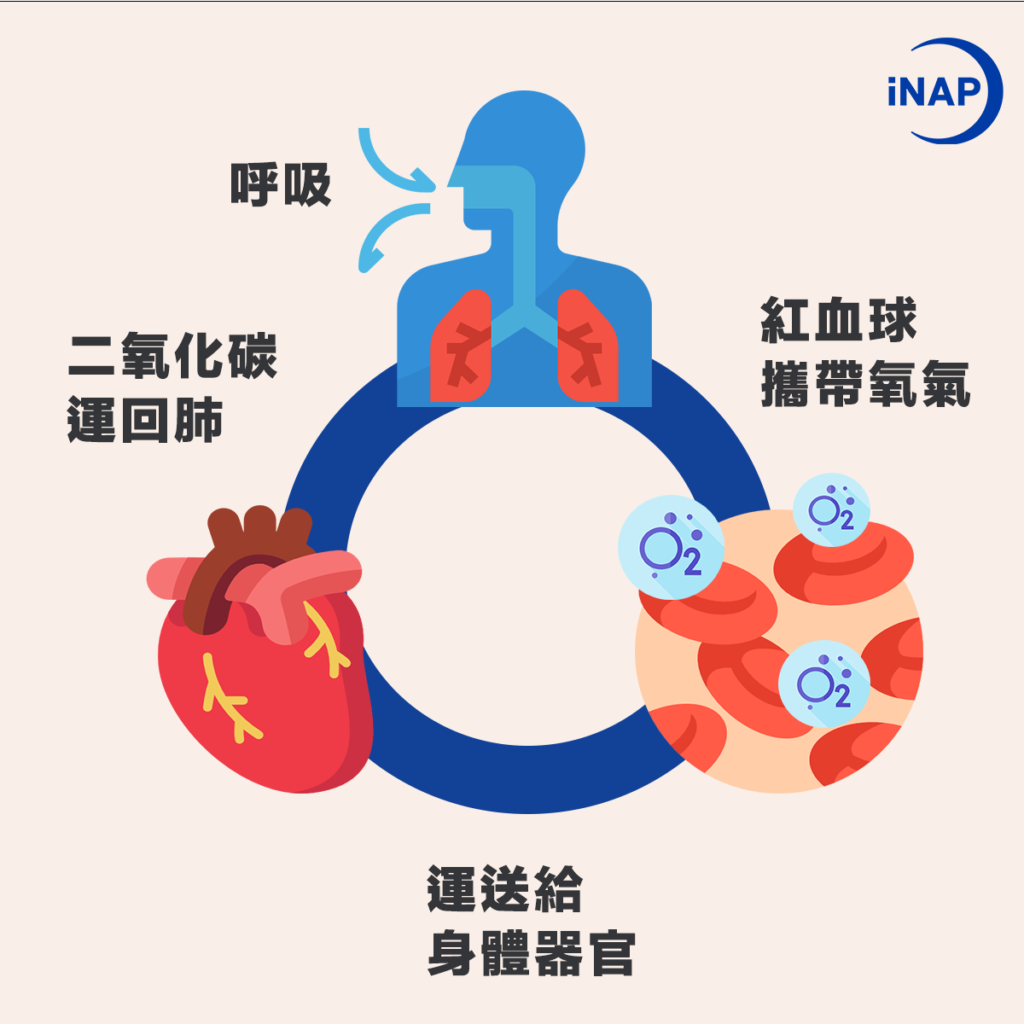
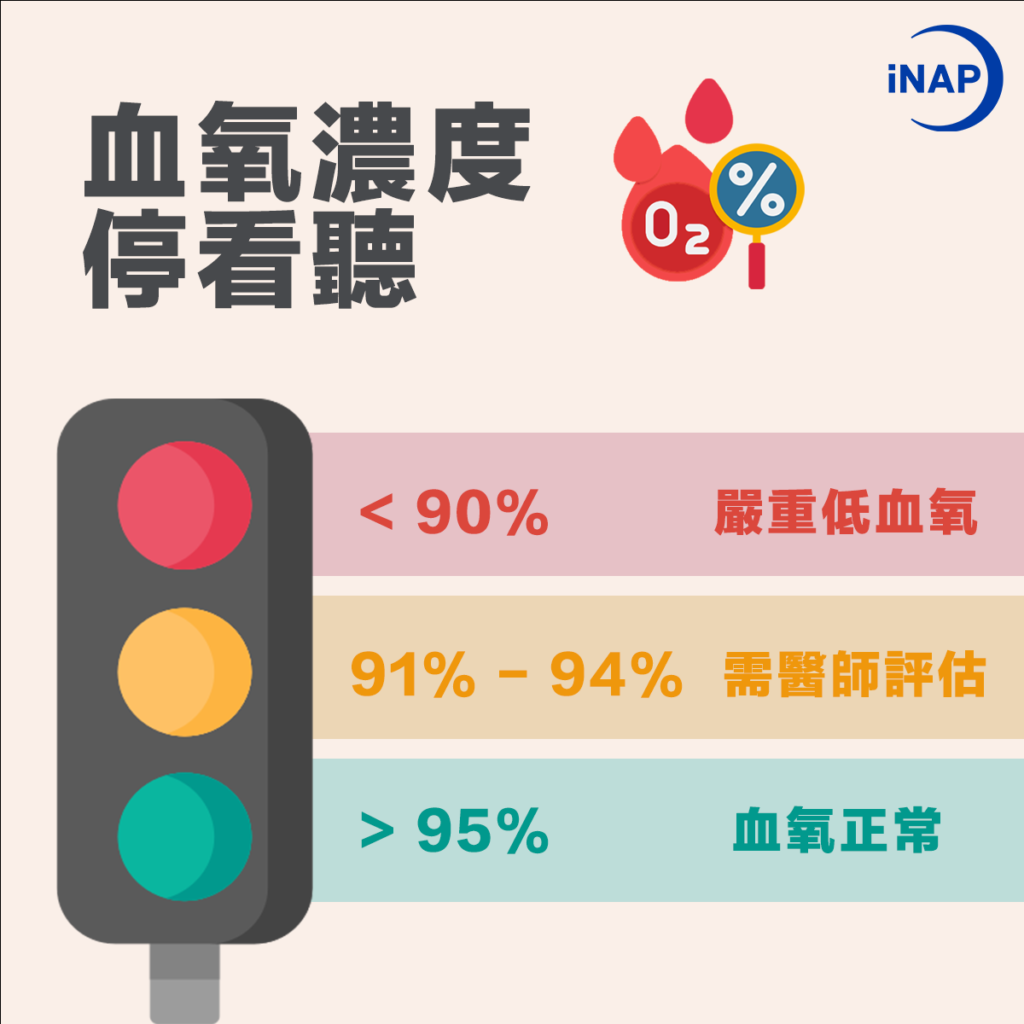
血液中的紅血球主要功能是運輸氧氣到身體內,一旦含氧量少,就容易對身體組織及器官產生危害,尤其是大腦與中樞神經。「血氧濃度」是判斷體內氧氣供給狀況 的重要數值,代表著血液中含氧血紅素/總血紅素的比例,一般人的動脈血氧濃度落在95%-100%之間 ,當血氧濃度處於相對較低的狀態,就容易感到疲勞、精神不集中、頭暈等症狀,除此之外也可能會產生胸悶、呼吸急促、心跳加快或心律不整等狀況,嚴重甚至有可能會導致猝死,也就是我們常聽到的「快樂缺氧 」。
呼吸與血氧
血氧濃度停看聽
註:一般來說血氧濃度可以分成兩種:脈搏血氧飽和度(SpO2)和動脈血氧飽和度(SaO2),兩者的量測儀器不同,脈搏血氧飽和度可使用簡易式的脈搏血氧儀/血氧計進行量測,而動脈血氧飽和度則是從動脈血管中抽出血液進行氣體分析。
02 為什麼呼吸中止症和血氧濃度有關係?
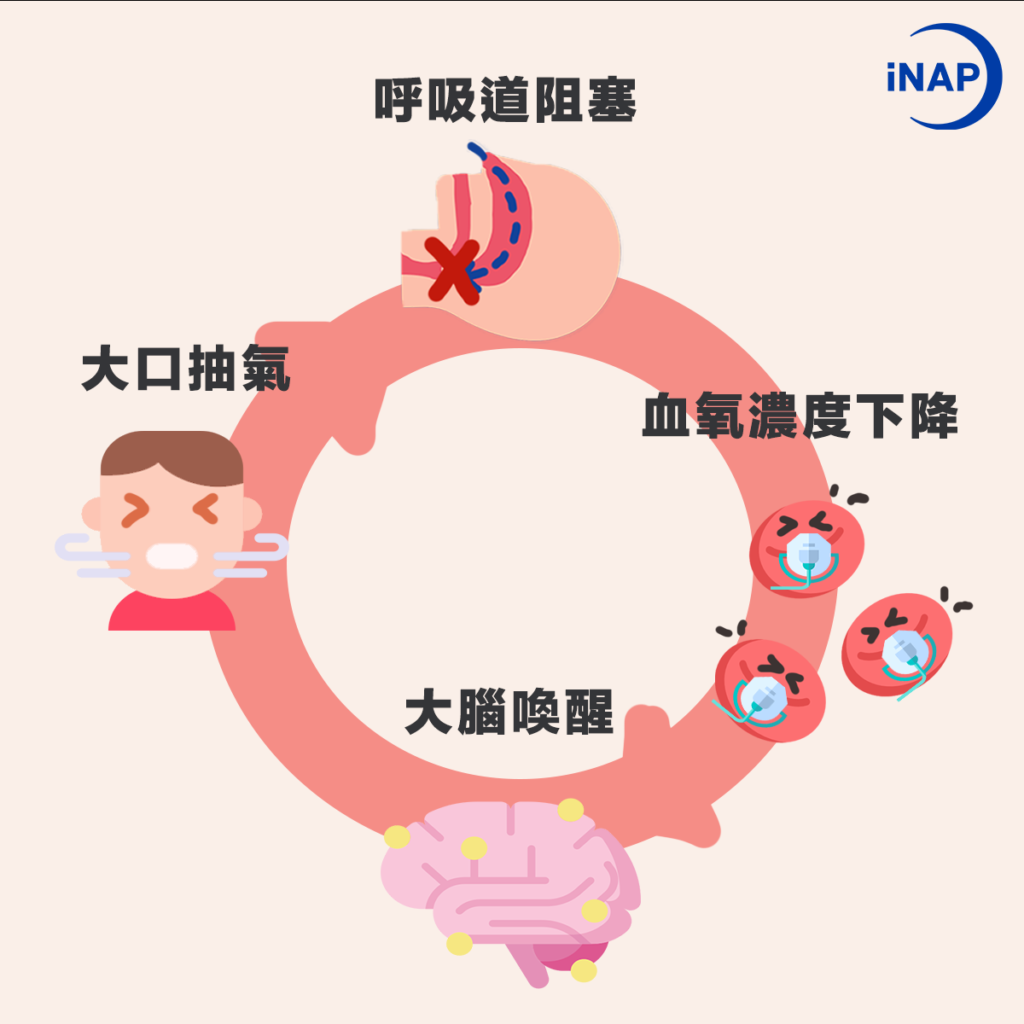
阻塞型睡眠呼吸中止症(OSA)是指睡覺時上呼吸道(包括鼻咽、口咽及喉部)發生反覆性的塌陷 ,因而堵住呼吸道導致呼吸不足 ,更嚴重者會造成氣道完全堵塞、吸不到空氣而導致呼吸完全停止(窒息) 。簡單來說,阻塞型睡眠呼吸中止症就像是睡眠中不斷發生不自覺憋氣的狀況,呼不到氣當然會造成缺氧的情形,直到大腦發現氧氣供給狀況低落、血氧濃度下降,就會傳達訊號告訴身體「要呼吸」,所以才會發生睡到一半突然發生嗆到—大口呼吸的動作。
| 延伸閱讀:什麼是睡眠呼吸中止症?
睡眠呼吸中止與血氧濃度 根據美國睡眠醫學會(AASM) 的定義,若睡眠中發生呼吸完全停止、氣體流量減少 超過正常水平的90% ,並且持續10秒 以上,即稱為「呼吸中止」(Apnea) ;睡眠中發生呼吸變淺 且氣體流量減少 超過正常水平的30% 、持續10秒 以上並同時合併血氧濃度降低3-4% 以上,即稱為淺呼吸(Hypopnea) 。
睡眠呼吸中止症的重要數據指標—「呼吸中止-淺呼吸指數」 (Apnea-Hypopnea Index,簡稱AHI ) 就是指上述兩種呼吸事件(呼吸中止與淺呼吸)平均每小時的發生次數,若睡眠期間AHI>5 (亦即每小時平均發生5次的呼吸中止或淺呼吸),即表示有罹患睡眠呼吸中止症的風險。若AHI超過30,則表示患有嚴重的睡眠呼吸中止症。
血氧濃度下降指數 (Oxygen Desaturation Index,簡稱ODI ) 也是一個與睡眠呼吸中止症相關的數據,它的計算方法主要是透過脈搏血氧儀紀錄血氧濃度(SPO2)後,計算出每小時平均血氧濃度下降(3-4%)的次數。血氧濃度下降指數(ODI) 配合呼吸中止-淺呼吸指數(AHI)可作為判斷睡眠呼吸中止症的重要依據,因此,若枕邊人常抱怨鼾聲嚴重,又有睡不好、疲倦等睡眠呼吸中止症明顯症狀時,除了至睡眠中心或門診進行多項生理睡眠檢查之外,也可以先在家使用血氧量測裝置進行自我監測。
AHI與ODI
睡眠期間如果一直發生反覆呼吸中止、血氧下降的狀況,除了影響睡眠品質導致睡眠片段化之外,長期處在缺氧的狀態更是容易增加罹患心血管疾病的風險。
03 要怎麼知道自己的血氧濃度?
要怎麼知道自己的血氧濃度呢?一般來說血氧濃度可以分成兩種:脈搏血氧飽和度(SpO2 )和動脈血氧飽和度(SaO2) ,兩者的量測儀器不同,脈搏血氧飽和度可使用簡易式的脈搏血氧儀/血氧計進行量測,而動脈血氧飽和度則是從動脈血管中抽出血液進行氣體分析。
目前市面上的脈搏血氧儀多為指夾式,只要將儀器夾在手指上即可偵測血氧,除此之外,不少穿戴式裝置以及智慧手錶也增加偵測血氧功能。不過在配戴/量測時需注意裝置的貼合度、是否受到光源影響、皮膚狀況以及使用情境,這些都是會影響血氧量測結果的因素。
由於新冠肺炎影響,大家對「快樂缺氧」、「隱形缺氧」等名詞更加熟悉,也開始重視血氧濃度、脈搏心率等日常健康監測。iNAP提醒大家,多關注自己的睡眠狀況、主動進行睡眠監測與紀錄,發現問題時及早治療改善,才能擁有更健康的身體!
參考資料:https://aasm.org/aasm-clarifies-hypopnea-scoring-criteria/
延伸閱讀:怎麼知道自己睡得好不好?了解睡眠週期、睡眠階段
更多關於「睡眠呼吸中止症」相關睡眠知識,歡迎加入 iNAP粉絲團 ,我們將不定期更新睡眠知識!
AHI , ODI , OSA , 呼吸中止 , 快樂缺氧 , 睡眠呼吸中止症 , 缺氧 , 血氧 , 血氧機 , 血氧濃度 , 血氧量測